Tachycardie atriale focale
Généralités
Tachycardie supraventriculaire à QRS fins avec RP’>P’R, une fréquence comprise entre 100 et 250/mn à conduction 1/1.
Il existe trois formes de tachycardie atriale focale :
- paroxystique : sous forme de salves courtes
- incessante : plus de 50% du temps (auricule et veines pulmonaires surtout), à risque de cardiopathie rythmique
- tachycardie atriale multifocale : nourrisson (de bon pronostic) et adulte (oreillette pathologique et facteurs favorisants : infection, hypokaliémie, surcharge digitalique…)
Mécanismes
Automatisme anormal
- paroxystique ou incessante, sensible aux catécholamines et à l’effort, avec phénomène de warm-up au - démarrage ou cool-down avant arrêt
- pas de démarrage ou d’arrêt par ESA
- adénosine ralentit parfois le tachycardie (cool-down) qui se ré-accélère progressivement (warm-up)
- terrain : enfant et adulte jeune sans cardiopathie sous-jacente
Activités déclenchées
- surcharge calcique et potentiel tardif
- provoquée et arrêté par la stimulation atriale
- sensible : adénosine, manœuvres vagales, béta-bloquant, anticalcique, anti-arythmique classe I
- terrain : sur cardiopathie avec facteurs favorisants (digitalique, catécholamines, béta-stimulant, caféine)
Micro-réentrées
- provoquée et arrêté par la stimulation atriale
- insensible aux manœuvres vagales et à l’adénosine
- sensible : anti-arythmique classe I
Diagnostics différentiels
Onde P’ positive en inférieur
- ondes flutters visible avec l’espacement des QRS : flutter
- période de Luciani-Wenckebach : TAF ou tachycardie sinusale
- arrêt sur QRS : TAF
Onde P’ négative en inférieur
- arrêt sur onde P’ : TJ (atypique), TAF
- période de Luciani-Wenckebach : TAF
- arrêt sur QRS : TAF ou PJRT
Flutter
Terrain :
- patient âgé
- cardiopathie
- OD-OG dilatées
- cicatrice intra-atriale
Evolution
- stable
- sur plusieurs jours
ECG, les pièges :
- possible retour à la ligne iso-électrique (zone de conduction lente)
- cycle parfois lent
Exploration :
- activité tardive au contact d’une activité précoce
- couverture de 100% du cycle
- manœuvre d’entrainement avec PPI
Réentrée sino-atrial
- fréquence habituelle 120/mn mais parfois lente
- onde P’ proche de l’onde P sinusale
- tachogramme des 24h : transitions abruptes
- arrêtée par manœuvres vagales
- sensible aux anti-arythmique classe I
Localiser l’origine d’une tachycardie atriale focale sur l’ECG
Difficile en pratique
Éléments d’orientation
- oreillette droite : onde P = négative en V1 et positive en DI
- oreillette gauche : onde P = positive en V1 et négative en DI
- P’ postive en DII, DIII, aVF : origine haute
- P’ négative en DII, DIII, aVF : origine basse
Localisation des TAF
Oreillette droite 75% :
- crista terminalis 30%
- anneau tricuspide 20%
- péri-nodal 10%
- ostium du sinus 8%
Oreillette gauche 25% :
- veines pulmonaires 20%
- sinus coronaire 2%
Exploration électrophysiologique
Induction
Plutôt par bursts et rampes atriaux que par extrastimulus, à une fréquence croissante avec prudence car souvent risque de FA, souvent jusqu'à 250/mn +/- sous isuprel.
Attention au phénomène d’épuisement et à l'effet mécanique.
Manœuvres de discrimination avec tachycardie jonctionnelle
Stimulation ventriculaire rapide : réponse VAAhV
Manœuvre de Maruyama :
- entraînement de la tachycardie par pacing atrial à 2 endroits différents (SC proximal et OD haute), à la même fréquence
- 10 à 40 ms plus rapide que la tachycardie puis observation du cycle de retour
- mesure du VA du cycle de retour depuis le dernier V entraîné au premier A détecté
- si variation > 14 ms c’est une TAF sinon c’est une TJ avec VPP proche de 100%
Prise en charge (reco ESC 2019)
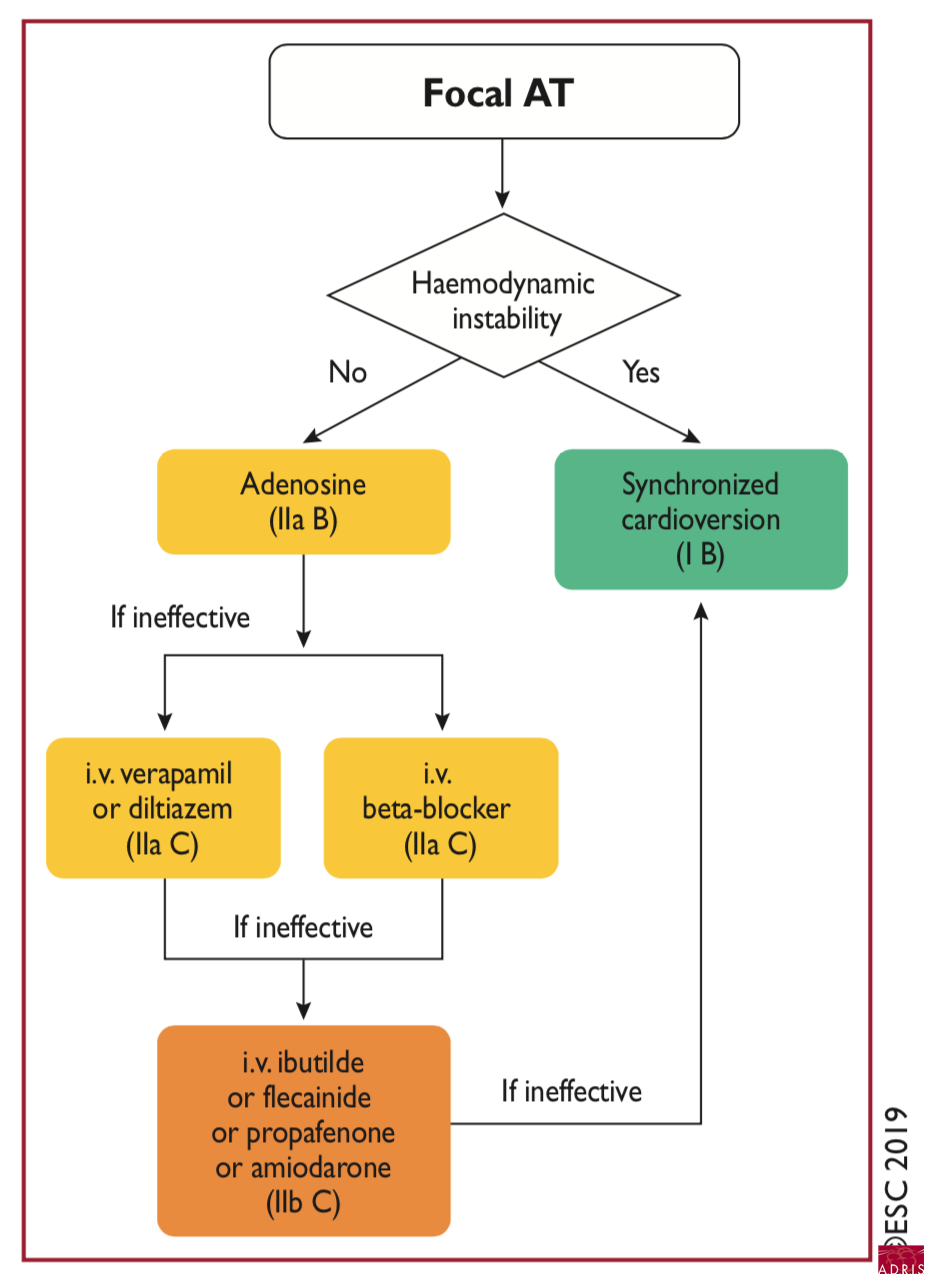
Prise en charge à la phase aiguë
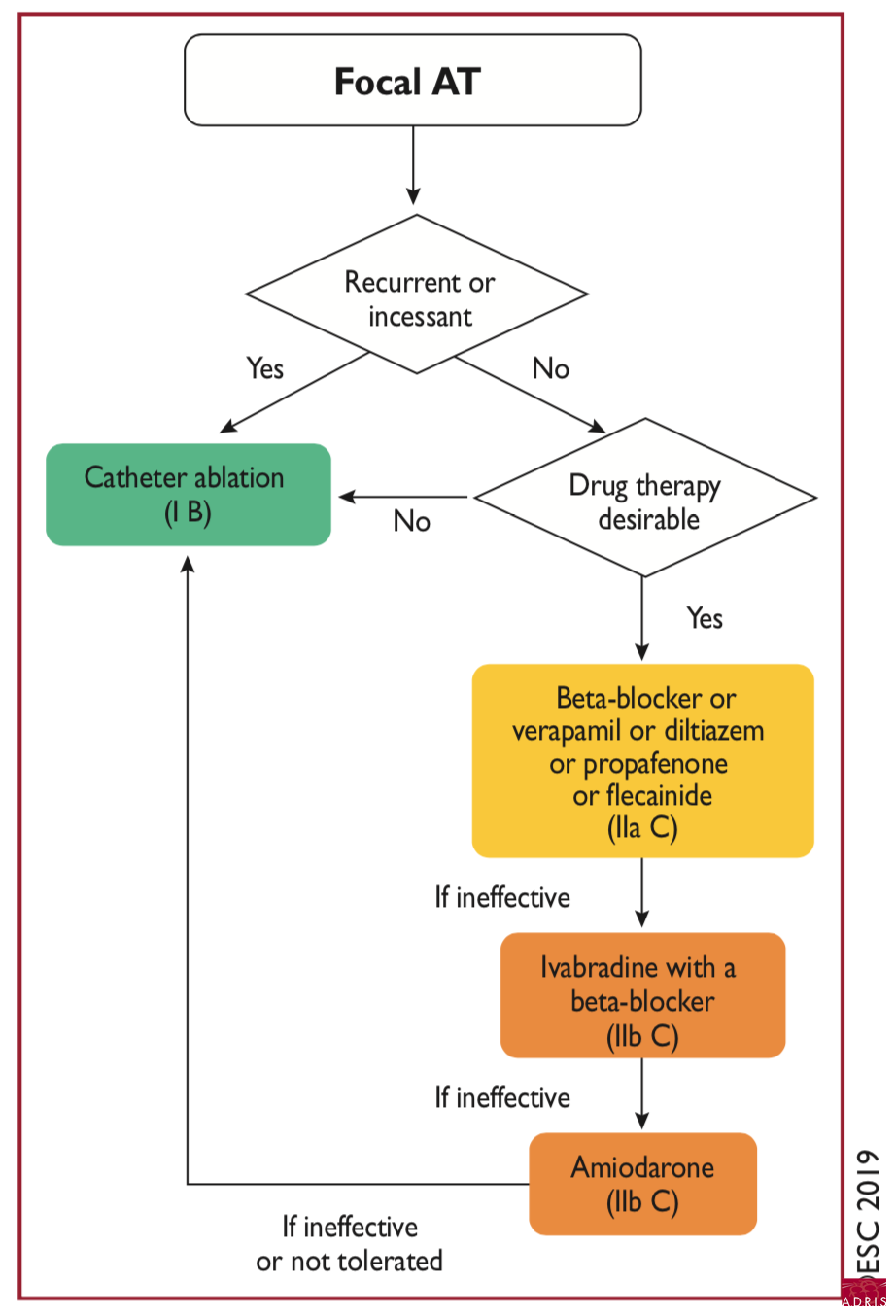
Prise en charge au long cours